胎盘早剥
胎盘作为连接母体与胎儿的“生命纽带”,承载着氧气、营养输送与代谢废物排出的关键使命,维系着胎儿宫内发育的全部需求。但是有一种急症,却可能悄无声息地撕裂这份联结——胎盘早剥,它发病急、进展快,是妊娠晚期严重并发症,若识别不及时、处理不恰当,将直接危及母儿生命。
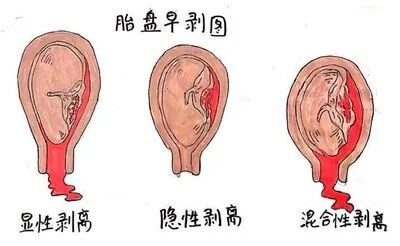
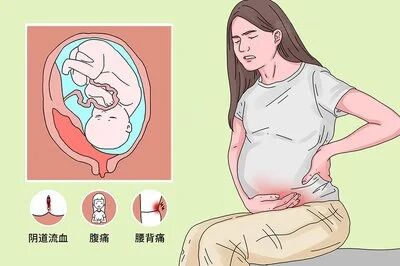
“胎盘早剥”是怎么回事? 胎盘早剥(placental abruption)特指妊娠20周后或分娩期,正常位置的胎盘在胎儿娩出前,部分或全部从子宫壁剥离的产科急症。简单来说,就是本该在胎儿出生后才自然脱落的胎盘,提前“脱岗”,导致胎儿血氧供应中断、母体子宫血管破裂出血,其病理核心是胎盘后出血,随着剥离面扩大,病情会逐级加重。 从临床流行病学数据来看,胎盘早剥的发病率约为1%,呈逐年增长趋势,其中40岁以上高龄孕产妇是高发人群;孕产妇死亡率约为1%,而围产儿死亡率高达11.9%,远高于正常妊娠的围产儿死亡率,足见其凶险性。更值得警惕的是,约20%的胎盘早剥为隐性出血型,无明显阴道流血,仅表现为腹痛,极易被忽视,延误最佳救治时机。 “胎盘早剥”的诱因 血管病变(首要诱因) 患有妊娠期高血压疾病(尤其是重度子痫前期)、慢性高血压、慢性肾脏疾病或全身血管病变的孕妇,子宫小动脉会发生痉挛或硬化,导致毛细血管变性坏死甚至破裂出血,血液在子宫与胎盘之间形成血肿,进而引发胎盘与子宫壁分离。 数据显示,重度子痫前期患者胎盘早剥的发生率可达2.3%~4.7%,是正常孕妇的5~10倍,且剥离面积更大、病情更凶险。此外,妊娠中晚期子宫压迫下腔静脉,导致子宫静脉淤血、静脉压骤升,也可能诱发胎盘后血管破裂。 机械性因素 腹部外伤或直接撞击、不当性交、外倒转术(矫正胎儿位置的医疗操作)等,均可能直接诱发胎盘早剥,且多发生在外伤后24小时内。临床统计显示,孕期腹部撞击后,胎盘早剥的发生率约为3.5%,其中严重外伤(如车祸、重度跌倒)引发的胎盘早剥,剥离面积多超过1/3,围产儿死亡率可达30%以上。 宫腔内压力骤减 未足月胎膜早破、双胎妊娠分娩时第一胎娩出过快、羊水过多时人工破膜后羊水流出过快,都会导致宫腔内压力骤减,子宫骤然收缩,引发胎盘与子宫壁错位剥离。其中,羊水过多患者胎盘早剥的发生率约为1.8%,双胎妊娠发生率约为1.5%,均高于单胎妊娠。 其他因素 除上述因素外,有胎盘早剥病史的孕妇,再次发病风险会增加10倍以上;接受辅助生殖技术助孕、孕期吸烟(尼古丁损伤胎盘血管)、酗酒、吸食可卡因等不良生活习惯,会使发病风险提升2~3倍;此外,高龄(≥35岁)、多产、子宫内感染(如绒毛膜羊膜炎)等,也会增加胎盘早剥的发生概率。 “胎盘早剥”的典型症状 1、突发持续性腹痛:这是胎盘早剥最核心的症状,多突然发作,呈撕裂样或刀割样疼痛,持续不缓解,痛感与胎盘后积血量成正比——积血越多,疼痛越剧烈,可伴随腰酸、腰背痛,甚至放射至全腹。与普通宫缩痛不同,胎盘早剥引发的腹痛无间歇期,即使宫缩缓解,腹痛也不会减轻,这是区分两者的关键。 2、阴道流血(非必然症状):显性出血型表现为阴道流出暗红色陈旧不凝血,出血量可多可少;隐性出血型则无明显阴道流血,血液积聚在胎盘后或宫腔内,此时孕妇的贫血程度与阴道流血量严重不符,也是最容易被忽视的类型。 3、子宫质地异常:胎盘早剥时,子宫张力会显著增高,触诊时质地硬如木板,按压时会出现明显压痛,尤其是胎盘附着于子宫前壁时,压痛更为明显;若剥离面积较大,子宫会大于孕周,且宫底会随积血增多而逐渐升高,胎位无法摸清。 4、胎儿状态异常:胎动突然减少、消失,或胎心监护显示基线变异消失、变异减速、晚期减速,严重时会出现胎心率骤降甚至消失,最终导致胎儿宫内死亡。 特别提醒:严重胎盘早剥患者,还会出现恶心、呕吐、出汗、面色苍白、脉搏细弱、血压下降等休克征象,此时需立即启动急救,否则会危及孕妇生命。