男性不孕症
男性不育症是全球生殖健康领域的重要公共卫生问题,其发病率呈逐年上升趋势[1]。近年来,随着生殖医学技术的发展,对精子功能的评估逐渐从形态学层面拓展至分子生物学层面。
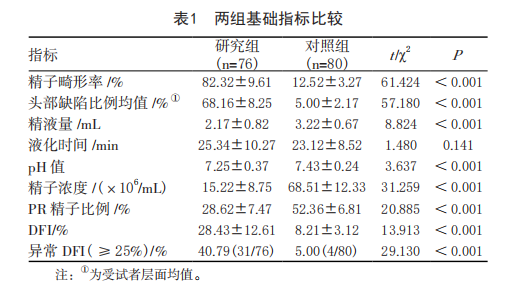
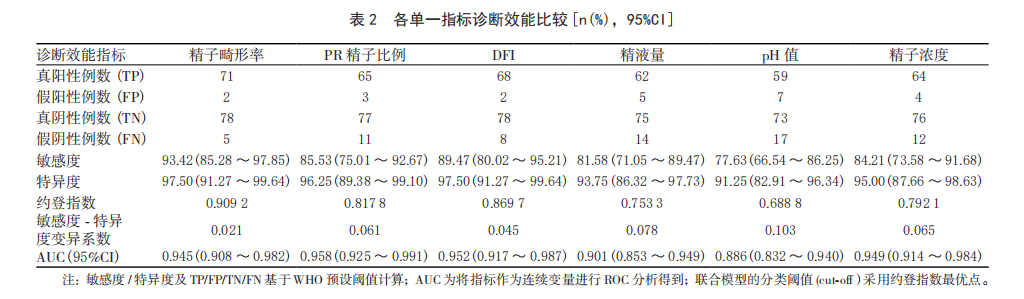
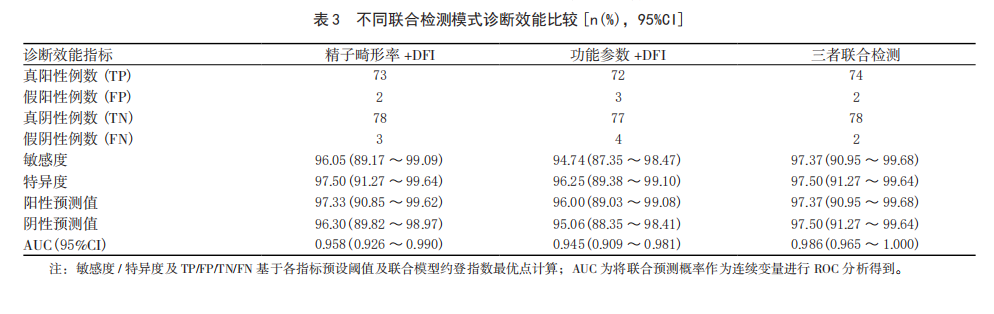
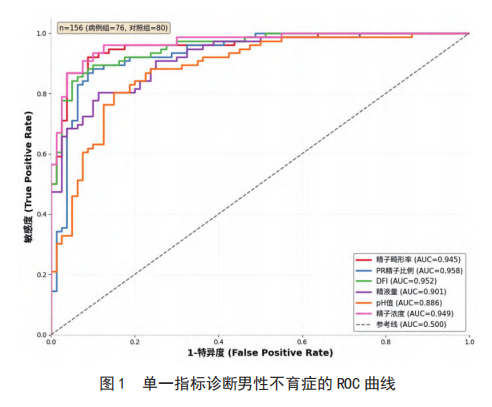
1 精子畸形 精子畸形率作为形态学关键指标,其升高与精子发 生及成熟过程中的异常相关;精子功能参数 [ 如前向运动 (PR) 精子比例等 ] 不仅能直接、动态地评估精子运动能力,还能间接提示附睾 - 精囊功能状态;精子DNA 碎片指数 (DFI) 作为遗传物质损伤的直接标志,与胚胎发育潜能、自然妊娠率及辅助生殖技术结局密切相关 [2]。 2 研究对象及方法 1、研究对象纳入标准:(1) 因夫妇不孕就诊的男性;(2) 年龄 18 ~ 50 岁;(3) 神志清楚、能正常沟通并配合检查;(4) 自愿参与研究并签署知情同意书;(5) 无明确排除标准中提及的情况。 3、参考标准:参照《男性不育症中西医结合多学科诊疗指南 (2023 版 )》[3],结合严格、全面、长期的临床评估 ( 包括激素水平检测、生殖系统超声、遗传学检查、女方生育能力评估等 ) 制定男性不育症诊断“金标 准”。 3 各项研究数据、讨论 01 各项研究数据对比 1、基础数据比对,在精子形态方面,研究组精子畸形率高于对照组, 差异有统计学意义 (P < 0.05);畸形类型以头部缺陷为主,研究组受试者层面精子头部缺陷比例高于对照组, 差异有统计学意义 (P < 0.001)。 2、单一指标诊断效能分析,按本研究数据,精子畸形率的约登指数最高 (0.9092),且敏感度 - 特异度变异系数最低 (0.021);PR 精子比例的 AUC 最高 (0.958);DFI 的约登指数为 0.8697,敏感度 - 特异度变异系数为 0.045。 3、联合检测诊断效能分析,其中,精子畸形率 + 精子功能参数 +DFI 联合检测的 AUC 值最高 (0.986),敏感度 (97.37%)、阳性预测值 (97.37%)及阴性预测值 (97.50%) 均高于其他联合模式及单一指标 (P < 0.05),特异度保持在 97.50% 的高水平,与精 子畸形率、DFI 的特异度一致。 02 根据数据讨论 男性不育症发病率呈逐年上升趋势,目前主要依赖精液常规分析进行诊断,但该检测仅能反映精子的数量和运动能力,无法全面评估精子功能及遗传物质的完整性 [4、5]。近年来,精子 DFI 作为评估精子遗传物质损伤的关键指标,逐渐被纳入不育症的诊断体系 [6]。研究 [7]表明,DFI 升高与自然妊娠率下降、流产风险增加及辅助生殖技术结局不良密切相关。 4 精子畸形导致男性不孕症 精子畸形与运动能力作为评估男性生育力的核心指标,其质量直接决定精卵结合效率与胚胎发育的基础潜能,二者异常会从源头阻碍生殖过程的顺利推进。精子的正常形态是保障受精及胚胎正常发育的前提。 同时,精子运动能力(主要包括前向运动能力、总运动能力)是精子抵达输卵管壶腹部与卵子相遇的关键,运动能力低下(弱精症)会导致精子无法突破宫颈粘液屏障、难以到达受精部位,大幅降低自然受精概率,即便通过辅助生殖技术实现受精,弱精症伴随的精子DNA碎片化升高,也会影响胚胎的着床能力与早期发育稳定性,进一步削弱胚胎发育潜能。 精子畸形与运动能力异常不仅影响胚胎发育质量,更会直接关联妊娠结局的稳定性,对临床妊娠成功率、活产率及妊娠并发症风险产生显著影响。由于异常精子导致的胚胎质量不佳,无法适应子宫内环境并完成着床过程。从妊娠维持来看,精子质量异常会增加早期流产、胚胎停育的风险。精子运动能力低下往往伴随精子DNA损伤,这种损伤会影响胚胎的正常分化与发育,增加晚期妊娠并发症的潜在风险。
2、试验方法:所有受试者禁欲 3 ~ 7 天,于取精室通过手淫法采集精液样本至无菌容器中,立即置于 37 ℃恒温箱内保温。 待精液完全液化后 (30 ~ 60 min),将标本充分混匀, 取 5 μL 精液样本加至专用一次性双池载玻片上,用于精液常规分析。
在精子功能方面,研究组精液量、pH 值、PR 精子比例、精子浓度均低于对照组,差异有统计学意义 (P < 0.05);两组液化时间对比,差异无统计学意义 (P > 0.05)。在精子 DFI 方面, 研究组异常 DFI 为 41.03%(31/76),对照组异常 DFI 为 5.00%(4/80),两组对比,差异有统计学意义 (P < 0.05)。